Von Beth Dougherty
Weltweit haben sich Wissenschaftler gegen einen gemeinsamen Feind zusammengeschlossen: die durch das neuartige Coronavirus SARS-CoV-2 verursachte Erkrankung COVID-19. Das Ziel der Forscher? Die Pandemie zu verlangsamen und schliesslich zu stoppen, indem sie rasch und mit vereinten Kräften an kurz- und langfristigen Lösungen arbeiten.
Unser Überblick veranschaulicht die Bandbreite der Ideen, die von der Umnutzung vorhandener Medikamente über die Entwicklung von Impfstoffen bis hin zur Suche nach völlig neuen Wegen zur Bekämpfung der Coronaviren reicht.
Als kurzfristige Lösung der Problematik erscheint den Forschern die mögliche Umnutzung bereits vorhandener Medikamente sinnvoll: Sie sind bereits auf dem Markt und man hat bereits umfassende Kenntnisse über ihre Sicherheit und Wirksamkeit. Kleine Studien an Patienten mit COVID-19 deuten darauf hin, dass einige das Potenzial haben, zu helfen. Aber es bleiben Fragen offen. Gut kontrollierte, grossflächig angelegte Studien sollen nun den Wissenschaftlern dabei helfen, den angemessenen Einsatz der vorhandenen Arzneimittel zur Versorgung von COVID-19-Patienten zu bestimmen.
Langfristig streben die Wissenschaftler die Entwicklung neuer Werkzeuge an, die sich speziell auf COVID-19 fokussieren. Klar ist: Die Herstellung völlig neuer Medikamente wird länger dauern als die Neuverwendung vorhandener Medikamente. Bei Impfstoffen kann es rund 12 bis 18 Monate dauern, bis sie zugelassen werden. Die Entdeckung und Entwicklung neuartiger antiviraler Medikamente gegen Coronaviren könnte gar mehrere Jahre in Anspruch nehmen. Sollten die Forscher jedoch einmal erfolgreich sein, könnte COVID-19 schnell zu einer Sorge der Vergangenheit werden.
Können wir ein überreagierendes Immunsystem mit vorhandenen Medikamenten besänftigen?
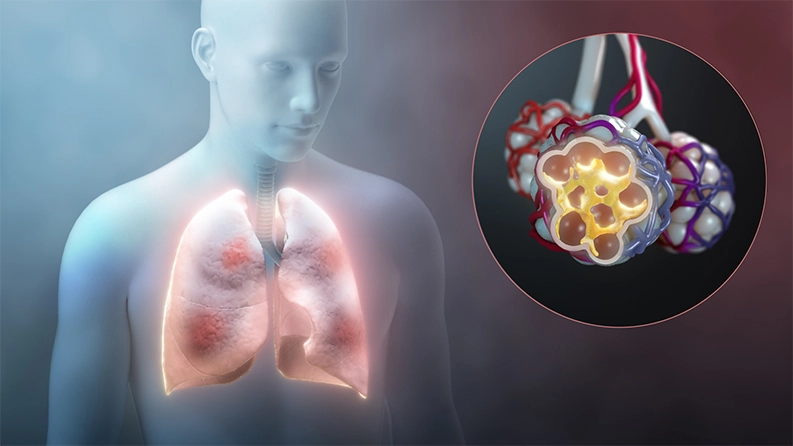
Viele Wissenschaftler und Ärzte wollen prüfen, ob Medikamente, die bereits für den Einsatz bei anderen Krankheiten - von Krebs bis hin zu Arthritis und Malaria - zugelassen sind, dazu beitragen können, Patienten den Anschluss an Beatmungsgeräte und Aufenthalte auf Intensivstationen durch COVID-19 zu ersparen.
Nicht jeder, der an COVID-19 erkrankt ist, reagiert schwer auf die Krankheit, aber diejenigen, die COVID-19 haben, reagieren möglicherweise eher übermässig auf das Virus als auf die Schäden durch das Virus selbst. Sobald das Immunsystem den viralen Eindringling erkennt, sendet es einen Stoss von Signalen aus, die die körpereigenen Immunzellen zum Angriff veranlassen. In einigen Fällen - und aus unbekannten Gründen - wird dieser Stoss jedoch zu einem schädlichen Dauerfeuer, das die Patienten durch die nun übermässig reagierenden Immunzellen in Gefahr bringt. Diesen Vorfall bezeichnet man als Zytokinsturm.
In der Lunge verklebt die Überreaktion die Wände der winzigen Lungenbläschen (Alveolen). Dieser fatale Effekt verhindert, dass Sauerstoff in den Blutkreislauf gelangt, und andere Organe können durch den entstehenden Sauerstoffmangel schweren Schaden nehmen. Dieser Zustand wird als akutes Atemnotsyndrom bezeichnet.
Einige der vorhandenen Medikamente wirken jedoch wie ein Schirm, der den Regen der Immunsignale blockiert und die Überhand nehmende Immunreaktion verlangsamt. Novartis und andere Unternehmen verfügen über mehrere zugelassene Medikamente für andere Krankheiten, die auf diese oder in ähnlicher Weise das überreizte Immunsystem besänftigen können. Um festzustellen, ob diese Medikamente sicher und wirksam gegen COVID-19 sind, arbeiten Wissenschaftler aus der gesamten pharmazeutischen Industrie mit Prüfern zusammen, um die Wirksamkeit dieser Medikamente auf Patienten in kontrollierten klinischen Studien zu untersuchen.
Wenn in naher Zukunft die Studien beginnen und die ersten Ergebnisse vorliegen, haben diese Medikamente das Potenzial, sichere und wirksame Behandlungen für COVID-19-Patienten mit schweren Krankheitsverläufen zu werden. Die Verfügbarkeit wirksamer Behandlungen könnte der medizinischen Welt dabei helfen, es mit den Herausforderungen der COVID-19-Pandemie aufzunehmen.
Können vorhandene Medikamente die Vermehrung des Virus blockieren?

Bei einer Infektion heftet sich ein Coronavirus zunächst an die Aussenseite einer menschlichen Zelle, bevor es die Membranen der Zelle durchdringt. Danach setzt das Virus im Inneren der Zelle seinen Inhalt frei und übernimmt die Zellprozesse zur Herstellung grosser Moleküle, die Proteine genannt werden.
Aber das ist lediglich der Anfang: Wie bei einem TikTok-Tanz werden die Schritte von diesem Punkt an komplexer, einschliesslich des Aufsplittens von Proteinen, des wiederholten Erstellens weiterer fremdgesteuerten Kopien und mehr.
Vorhandene Medikamente mit sogenannten "antiviralen Eigenschaften" haben das Potenzial, verschiedene Schritte dieses Prozesses zu unterbrechen. Beispielsweise könnte ein Medikament das Virus daran hindern, in eine Zelle einzudringen, indem es verhindert, dass es die Zelle überhaupt erst ergreift. Ein anderes Medikament könnte die Umgebung im Inneren von Zellen verändern und es dem Virus erschweren, seinen Inhalt freizusetzen.
Aber: Natürlich wurden bereits existierende Medikamente nicht im Hinblick auf das Coronavirus entwickelt, und ihre Strukturen wurden nicht optimiert, um seine Replikation zu stören. Dennoch könnten sie allgemeine antivirale Wirkungen aufweisen, die den Patienten helfen könnten. Rund um den Globus testet die wissenschaftliche Gemeinde diese Ideen rigoros, um mehr darüber zu erfahren, wie Patienten mit COVID-19 auf diese Medikamente ansprechen.
So arbeiten die Wissenschaftler von Novartis beispielsweise mit Prüfern zusammen, um Studien zu unterstützen, und spenden Medikamente, deren wissenschaftliche Grundlage darauf hindeutet, dass sie COVID-19-Patienten womöglich helfen könnten. Novartis führt zudem eigene Studien durch, um mehr darüber zu erfahren, welche Medikamente potenziell bei wem wirken und warum. Diese Studien könnten den Forschern auch dabei helfen zu verstehen, wann ein bereits vorhandenes Medikament nicht verwendet werden sollte, da bei jedem Patienten individuelle Reaktionen auf die Medikamentengabe erfolgen können.
Können Wissenschaftler einen Impfstoff entwickeln, um Infektionen zu verhindern?
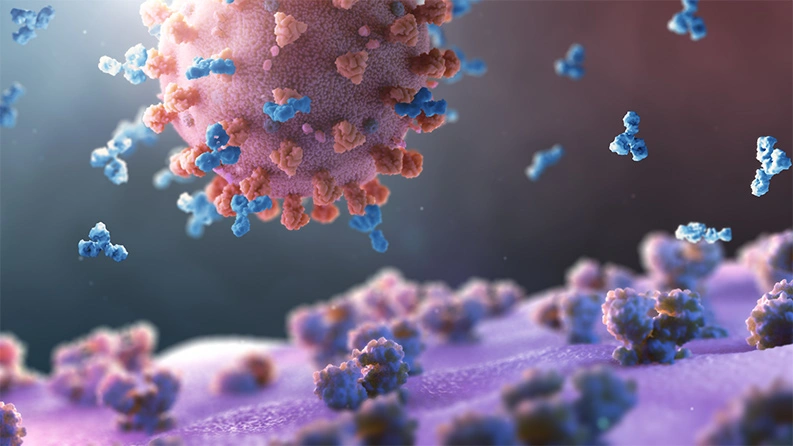
Mehrere Unternehmen und akademische Institutionen haben mit der Arbeit an potenziellen COVID-19-Impfstoffen begonnen, die Menschen zum Schutz vor einer Infektion verabreicht werden können.1 Einige wenige experimentelle Impfstoffe sind sogar bereits in klinischer Prüfung.
Impfstoffe setzen den Körper bewusst einem Virus oder einem Teil eines Virus aus. Das körpereigene Immunsystem lernt, das Virus zu erkennen, und bildet Antikörper, die sich an Eindringlinge, die exakt gleich oder zumindest ähnlich aussehen, anlagern und sie unschädlich machen. Die meisten Versuche, Impfstoffe herzustellen, scheitern leider erst in Humantests, selbst wenn sie im Labor vielversprechend erscheinen. Es ist daher äusserst wichtig, mehrere Ansätze parallel in der Entwicklung zu haben.
Impfstoffexperten schätzen, dass eine COVID-19-Impfung in 12 bis 18 Monaten entwickelt und zugelassen werden könnte. In dieser Zeit werden die Forscher die Kandidaten für einen Impfstoff in geringvolumigen Humantests auf ihre Sicherheit prüfen, um dann in grösseren Gruppen festzustellen, ob sie auch wirklich die benötigten neutralisierenden Antikörper produzieren. Nach der Verabreichung des Impfstoffs müssen die Forscher dann mitunter Wochen oder Monate warten, bevor sie Blutproben von geimpften und ungeimpften Menschen vergleichen können. Hierbei wird festgestellt, ob sie unterschiedliche Immunreaktionen auf das Virus zeigen. Wenn der Impfstoff dann wiederum tatsächlich die gewünschte Wirkung aufweist, sind Tests an einer grossen Zahl von Menschen erforderlich, um die Sicherheit und eine langanhaltende Immunreaktion zu gewährleisten.
Auch müssen die Wissenschaftler klären, wie der Impfstoff hergestellt und verteilt werden kann, und ob einmalige Impfungen oder eine Reihe von Auffrischungsimpfungen verabreicht werden müssen. Wenn dies gelingt, wird der Nutzen beträchtlich sein, aber die Komplexität des Prozesses unterstreicht bis dahin die Notwendigkeit kurzfristiger antiviraler Optionen, die sicher und wirksam sind.
Können Forscher die nächste Pandemie mit neuen Medikamenten abwenden?

Coronaviren haben einige Gemeinsamkeiten. Ihren Gattungsnamen verdanken sie beispielsweise einer Art Krone (lateinisch „corona“) aus Stacheln, die unter dem Mikroskop sichtbar wird, und sie alle können SARS, MERS, einige Erkältungskrankheiten und COVID-19 verursachen. Doch sie teilen sich auch eine Achillesferse.
Coronaviren sind abhängig von einer gemeinsamen Komponente, einer spezialisierten molekularen Schere namens Mpro, oder Main-Protease (deutsch „Haupt-Protease“), die für die Replikation der Viren unerlässlich ist. Da sich der Aufbau dieser Komponente über die verschiedenen Arten von Coronaviren stark ähnelt, könnte sie zum Dreh- und Angelpunkt künftiger Medikamentenentwicklungen werden. Zieht man in Betracht, dass in den kommenden Jahren ein weiteres gefährliches Coronavirus auftauchen könnte, erscheint ein antivirales Mittel, das auf ein gemeinsames Merkmal vieler Formen von Coronaviren abzielt, als beste Option.
Forscher von Novartis haben sich mit anderen Wissenschaftlern aus dem Pharmasektor und Akademikern zusammengetan, um diese molekulare Schere zu zerschlagen. Die Forscher setzen sich für eine offene Wissenschaft ein; sie tauschen Ideen, Ressourcen und Hinweise aus, sobald sie Fortschritte machen. Trotzdem wird es wahrscheinlich Jahre dauern, bis ein völlig neues Medikament entdeckt und entwickelt ist. Ab diesem Zeitpunkt jedoch könnte die Welt besser auf den nächsten Coronavirus-Ausbruch vorbereitet werden.