De Beth Dougherty
Les scientifiques du monde entier ont uni leurs forces contre un ennemi commun : la maladie COVID-19 causée par le nouveau coronavirus SARS-CoV-2. Le but des chercheurs ? Ralentir et finalement arrêter la pandémie en travaillant rapidement et en combinant les forces sur des solutions à court et à long terme.
Notre aperçu illustre l'étendue des idées, qui vont de la conversion des médicaments existants au développement de vaccins et à la recherche de moyens entièrement nouveaux pour lutter contre les coronavirus.
Comme solution à court terme au problème, les chercheurs estiment que la conversion éventuelle des médicaments existants est logique : ils sont déjà sur le marché et on dispose déjà de connaissances complètes sur leur sécurité et leur efficacité. De petites études sur des patients atteints de COVID-19 suggèrent que certains d'entre eux ont le potentiel d'aider. Mais des questions demeurent. Des études bien contrôlées et à grande échelle sont actuellement menées pour aider les scientifiques à déterminer l'utilisation appropriée des médicaments existants pour traiter les patients atteints de COVID-19.
À long terme, les scientifiques visent à développer de nouveaux outils qui se concentrent spécifiquement sur COVID-19. Une chose est claire : il faudra plus de temps pour produire des médicaments entièrement nouveaux que pour utiliser des médicaments existants pour de nouvelles applications. Pour les vaccins, il faut compter environ 12 à 18 mois avant qu'ils ne soient approuvés. La découverte et le développement de nouveaux médicaments antiviraux contre les coronavirus pourraient même prendre plusieurs années. Toutefois, si les chercheurs réussissent, COVID-19 pourrait rapidement devenir une préoccupation du passé.
Peut-on apaiser un système immunitaire qui réagit de façon excessive avec les médicaments existants ?
De nombreux scientifiques et médecins veulent savoir si des médicaments dont l'utilisation a déjà été approuvée pour d'autres maladies - du cancer à l'arthrite et au paludisme - peuvent contribuer à éviter aux patients de devoir être branchés à des respirateurs et de devoir séjourner dans des unités de soins intensifs grâce à COVID-19.
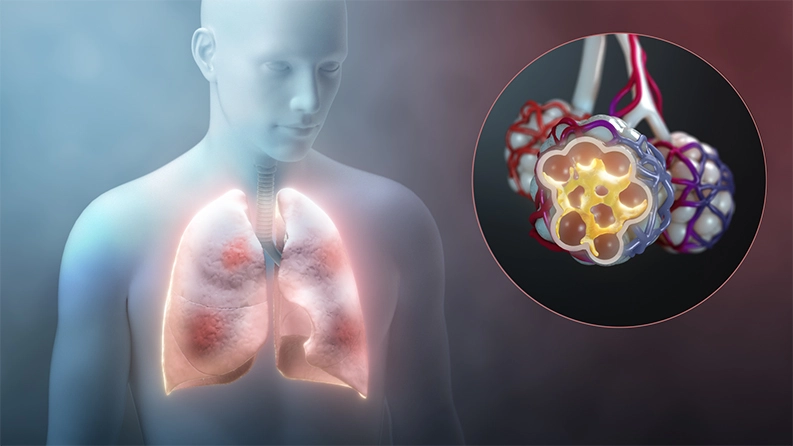
Les personnes atteintes de COVID-19 ne réagissent pas toutes gravement à la maladie, mais il se peut que celles qui en sont atteintes réagissent de manière excessive au virus plutôt qu'aux dommages causés par le virus lui-même. Une fois que le système immunitaire reconnaît l'envahisseur viral, il envoie une salve de signaux qui provoquent l'attaque des propres cellules immunitaires de l'organisme. Dans certains cas - et pour des raisons inconnues - cet éclatement se transforme en un feu continu destructeur qui met les patients en danger à cause des cellules immunitaires qui réagissent maintenant de façon excessive. Cet incident est connu sous le nom de tempête de cytokines.
Dans les poumons, la réaction excessive colle les parois des minuscules alvéoles. Cet effet fatal empêche l'oxygène de pénétrer dans le sang, et d'autres organes peuvent être gravement endommagés par le manque d'oxygène qui en résulte. Cette affection est connue sous le nom de syndrome de détresse respiratoire aiguë.
Cependant, certains des médicaments disponibles agissent comme un bouclier, bloquant la pluie de signaux immunitaires et ralentissant la réponse immunitaire dominante. Novartis et d'autres sociétés ont plusieurs médicaments approuvés pour d'autres maladies qui peuvent calmer le système immunitaire surstimulé de cette manière ou d'une manière similaire. Pour déterminer si ces médicaments sont sûrs et efficaces contre COVID-19, des scientifiques de toute l'industrie pharmaceutique travaillent avec des chercheurs pour tester l'efficacité de ces médicaments sur des patients dans le cadre d'essais cliniques contrôlés.
Lorsque les essais débuteront dans un avenir proche et que les premiers résultats seront disponibles, ces médicaments pourraient devenir des traitements sûrs et efficaces pour les patients atteints de COVID-19 dont la maladie progresse gravement. La disponibilité de traitements efficaces pourrait aider le monde médical à relever les défis de la pandémie de COVID-19.
Les médicaments existants peuvent-ils bloquer la reproduction du virus ?
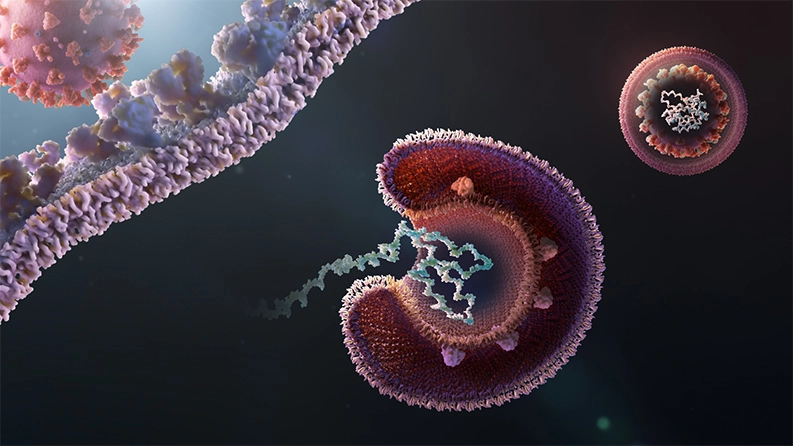
Dans une infection, un coronavirus s'attache d'abord à l'extérieur d'une cellule humaine avant de pénétrer les membranes cellulaires. Le virus libère alors son contenu à l'intérieur de la cellule et prend en charge les processus cellulaires pour produire de grosses molécules appelées protéines.
Mais ce n'est qu'un début : comme une danse TikTok, les étapes à partir de ce moment deviennent plus complexes, y compris la séparation des protéines, la fabrication répétée de copies contrôlées par l'extérieur, et plus encore.
Les médicaments existants ayant des "propriétés antivirales" peuvent interrompre les différentes étapes de ce processus. Par exemple, un médicament pourrait empêcher le virus de pénétrer dans une cellule en l'empêchant d'atteindre la cellule en premier lieu. Un autre médicament pourrait modifier l'environnement à l'intérieur des cellules et rendre plus difficile la libération du contenu par le virus.
Mais : bien sûr, les médicaments existants n'ont pas été développés en tenant compte du virus corona, et leurs structures n'ont pas été optimisées pour interférer avec sa réplication. Néanmoins, ils pourraient avoir des effets antiviraux généraux qui pourraient aider les patients. Dans le monde entier, la communauté scientifique teste rigoureusement ces idées pour en savoir plus sur la façon dont les patients atteints de COVID-19 réagissent à ces médicaments.
Par exemple, les scientifiques de Novartis travaillent avec les chercheurs pour soutenir les essais, et font don de médicaments dont la base scientifique suggère qu'ils pourraient aider les patients atteints de COVID-19. Novartis mène également ses propres études pour en savoir plus sur les médicaments susceptibles d'agir sur qui et pourquoi. Ces études pourraient également aider les chercheurs à comprendre quand un médicament existant ne doit pas être utilisé, car chaque patient peut avoir une réaction individuelle au médicament.
Les scientifiques peuvent-ils développer un vaccin pour prévenir les infections ?
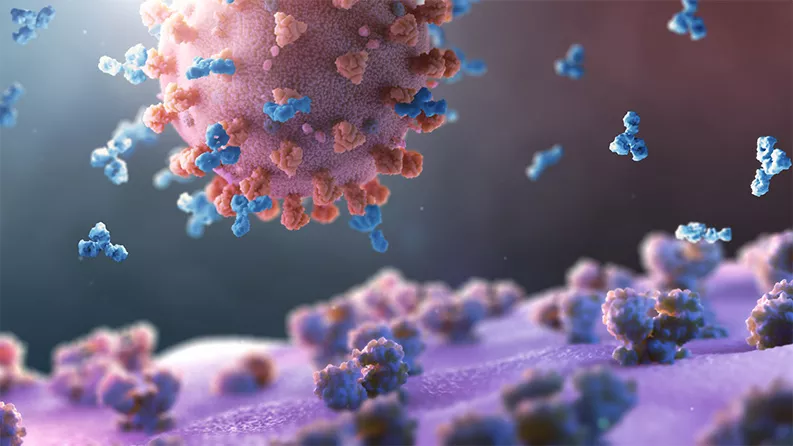
Plusieurs entreprises et institutions universitaires ont commencé à travailler sur des vaccins COVID-19 potentiels qui peuvent être administrés aux humains pour les protéger contre l'infection.1 Quelques vaccins expérimentaux sont même déjà en cours d'essais cliniques.
Les vaccins exposent délibérément le corps à un virus ou à une partie d'un virus. Le système immunitaire de l'organisme apprend à reconnaître le virus et forme des anticorps qui s'attachent à des intrus inoffensifs et les rendent inoffensifs, qui ont exactement la même apparence ou du moins une apparence similaire. Malheureusement, la plupart des tentatives de production de vaccins n'échouent que lors de tests sur l'homme, même si elles semblent prometteuses en laboratoire. Il est donc extrêmement important d'avoir plusieurs approches en parallèle pendant le développement.
Les experts en vaccins estiment qu'un vaccin COVID-19 pourrait être développé et approuvé en 12 à 18 mois. Pendant ce temps, les chercheurs testeront la sécurité des vaccins candidats dans des tests humains à faible volume afin de déterminer dans des groupes plus importants s'ils produisent réellement les anticorps neutralisants requis. Après avoir administré le vaccin, les chercheurs peuvent devoir attendre des semaines ou des mois avant de pouvoir comparer des échantillons de sang de personnes vaccinées et non vaccinées. Il s'agit de déterminer s'ils présentent des réponses immunitaires différentes au virus. Si le vaccin a l'effet souhaité, des tests sur un grand nombre de personnes sont nécessaires pour garantir la sécurité et une réponse immunitaire durable.
Les scientifiques doivent également déterminer comment le vaccin peut être produit et distribué, et si des vaccinations ponctuelles ou une série de rappels sont nécessaires. En cas de succès, les avantages seront considérables, mais la complexité du processus jusqu'alors souligne la nécessité de disposer d'options antivirales à court terme qui soient sûres et efficaces.
Les chercheurs peuvent-ils éviter la prochaine pandémie grâce à de nouveaux médicaments ?
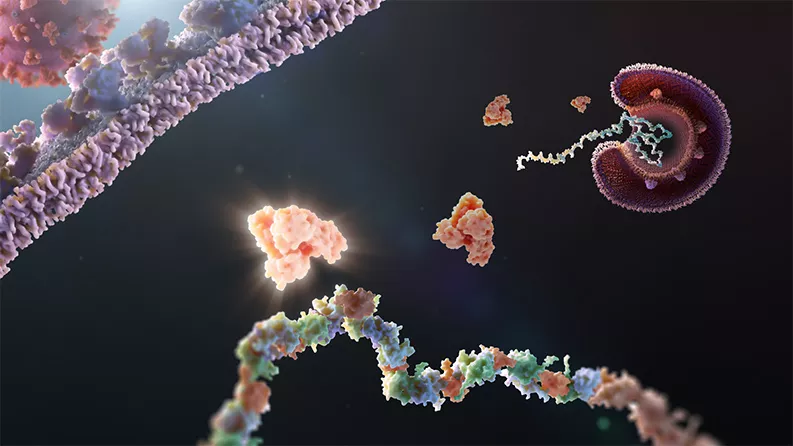
Les coronavirus ont certains points communs. Par exemple, ils doivent leur nom générique à une sorte de couronne (du latin "corona") faite d'épines, qui devient visible au microscope.
Mais ils partagent aussi un talon d'Achille. Ces virus, qui peuvent causer le SRAS, le MERS, certains rhumes courants et le COVID-19, dépendent d'un composant commun, un ciseau moléculaire spécialisé appelée Mpro, ou protéase principale, qui est essentielle pour la réplication des virus.
Comme la structure de ce composant est très similaire pour les différents types de coronavirus, il pourrait devenir une bonne cible pour le développement de futurs médicaments. Considérant qu'un autre coronavirus dangereux pourrait émerger dans les années à venir, un agent antiviral qui cible une caractéristique commune à de nombreuses formes de coronavirus pourrait se révéler efficace contre un prochain virus.
Les chercheurs de Novartis ont uni leurs forces à celles d'autres scientifiques et universitaires du secteur pharmaceutique pour briser ces ciseaux moléculaire. Les chercheurs s'engagent à ouvrir la science, à partager des idées, des ressources et des conseils au fur et à mesure de leurs progrès. Néanmoins, il faudra probablement des années pour découvrir et développer un médicament totalement nouveau. Mais à partir de ce moment, le monde pourrait être mieux préparé à la prochaine épidémie de coronavirus.